脳卒中後の麻痺改善に向けた自費リハビリ完全ガイド|症状別アプローチと選び方
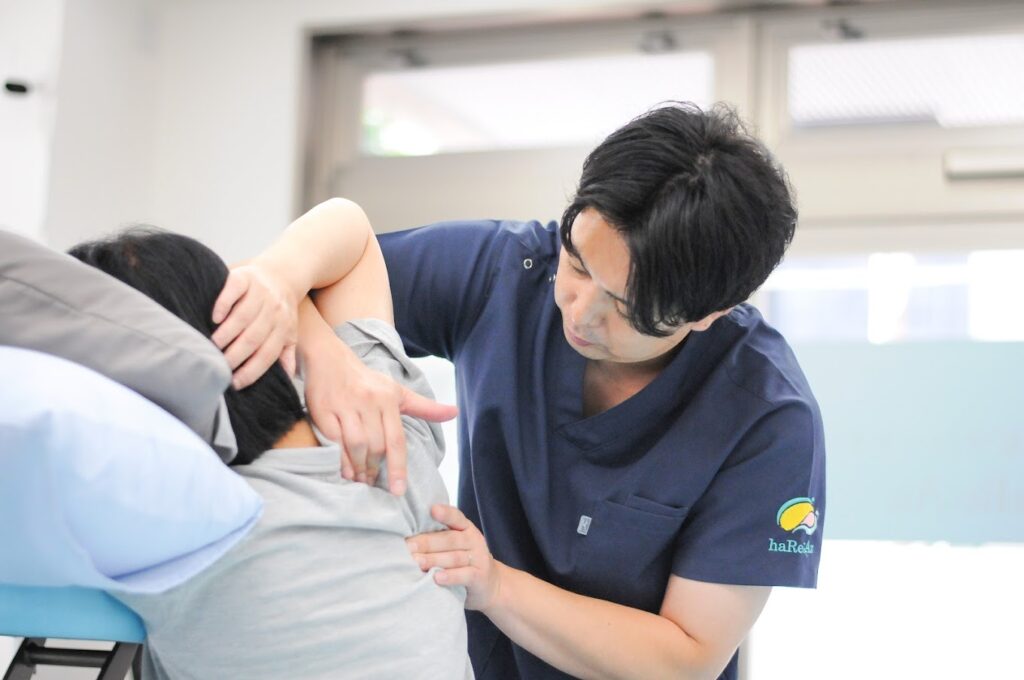
脳卒中を経験された方やご家族にとって、「もっと良くなりたい」「できることを増やしたい」という思いは切実なものです。特に麻痺の改善は、日常生活の質を大きく左右する重要な課題です。
保険診療でのリハビリテーションには、時間や回数の制限があり、十分な訓練を受けられないことが多くあります。そこで注目されているのが、個別のニーズに合わせた自費リハビリです。
近年の研究では、脳の可塑性(改善する力)は発症後も継続することが明らかになっています。適切なリハビリプログラムと環境が整えば、麻痺の改善に向けた可能性が広がります。この記事では、自費リハビリの効果的な活用方法と、改善に向けたポイントをご紹介します。
自費リハビリで広がる脳卒中後の可能性

個別専門プログラムの特長
科学的研究により、脳卒中後の機能回復には「個別化されたアプローチ」が重要であることが示されています(Turner-Stokes L, et al. 2018)。神経系の可塑性を最大限に活かすためには、個々の状態に合わせた適切な刺激が必要となります(”Neuroplasticity Mechanisms” 2021)。
当施設では臨床経験15年以上の国家資格を所有した療法士のみが在籍し、すべてのスタッフが脳卒中の機能改善アプローチの国際認定資格を持っています。より個別的で強い専門性のリハビリを実施することが可能です。
集中的なアプローチによる変化
十分な時間をかけた丁寧な訓練により、正しい動作の習得や機能の定着を促すことができます。これは日常生活での動作の質を高めることにつながります。特に自費リハビリでは、個別の進捗に合わせて訓練の難易度や内容を調整できる強みがあります。
介護保険での訪問リハやデイサービスでは、リハビリの時間や頻度に物足りない方が多く、症状改善を望んでいるのに納得のいくリハビリを受けることができない【リハビリ難民】が社会問題となっています。1回1回の徹底的で濃密な神経系リハビリにより、通うたびに「動きやすくなった。身体が軽くなった」という実感を味わいたい方には自費リハビリのご利用をお勧めします。
理想的な開始時期とその理由
発症後早期からの積極的なリハビリは、機能改善の可能性を高めることが報告されています(Bernhardt J, et al. 2017)。しかし、慢性期であっても適切なアプローチと高頻度の実施により、着実な症状改善が期待できます。また、できる限り早期から始めることで、誤った動作の定着や身体が硬くなってしまうことを防ぎ、より効率的な機能回復を目指すことができます。
脳梗塞・脳出血後の症状別リハビリアプローチ
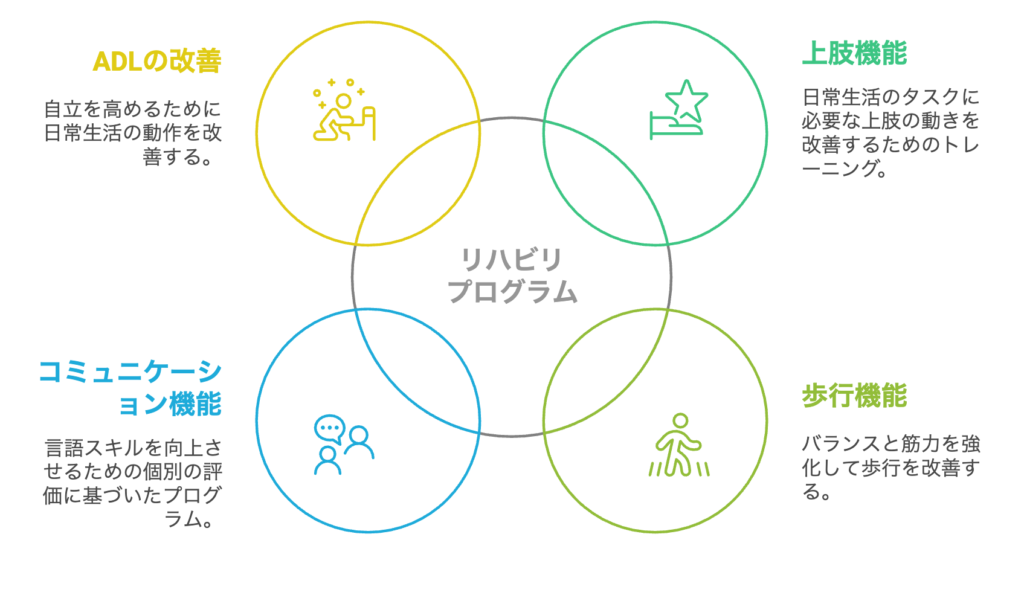
上肢機能の改善に向けた専門プログラム
研究によると、日常生活で実際に使う動作を中心とした訓練(課題特異的訓練)が効果的とされています(Hubbard IJ, et al. 2009)。物を掴む、持ち上げる、手先を使う細かな動作など、実生活で必要な動作に焦点を当てたトレーニングを行います。必要に応じて装具も使用し、段階的な機能改善を目指します。
当施設でもさまざまな物品を用いながらリハビリを実施しており、実際に使用する物品での分析とリハビリについてはこだわりを持って提供しています。
歩行機能の向上を目指すアプローチ
最新の研究では、膝立ち位での訓練が歩行機能の改善に効果的であることが報告されています(Zhang L, et al. 2024)。また、足底への適切な感覚刺激を組み合わせることで、歩行機能がさらに改善する可能性も示されています(Ahmad AA, et al. 2024)。バランス機能の向上や下肢の筋力強化と組み合わせることで、より安定した歩行の獲得を目指します。
コミュニケーション機能の向上支援
言語機能の改善には、専門的な評価に基づいた個別プログラムが重要です。包括的な研究レビューによると、コミュニケーション機能の回復には、強度と頻度を適切に設定した言語訓練が効果的であることが示されています(Shahid J, et al. 2023)。会話練習や読み書きの訓練だけでなく、必要に応じて代替的なコミュニケーション方法の提案も行います。
生活動作の改善プログラム
日常生活動作(ADL)の改善には、体系的なアプローチが必要です。最新の研究レビューでは、各動作を要素に分解して練習し、徐々に統合していく訓練方法の有効性が報告されています(Shahid J, et al. 2023)。着替え、食事、整容動作など、基本的な生活動作の質を高めることで、自立度の向上を目指します。また、環境調整や動作の工夫など、実践的なアドバイスも提供します。
理想的な自費リハビリ施設の選び方

専門性の高いスタッフの特徴
経験豊富な専門職の存在は、リハビリ施設選びの重要なポイントとなります。定期的な評価と目標設定を行い、状態の変化に応じてプログラムを調整できる体制が整っているかどうかを確認しましょう。また、ご本人やご家族への丁寧な説明と指導ができることも、継続的な改善には欠かせない要素です。
当施設では臨床経験15年以上の国家資格を所有した療法士のみが在籍し、すべてのスタッフが脳卒中の機能改善アプローチの国際認定資格(ボバース概念上級講習会修了)を持っています。より個別的で強い専門性のリハビリを実施することが可能です。
充実した設備・プログラム
効果的なリハビリには、適切な設備と環境が重要です。訓練に必要な機器が揃っているのはもちろん、清潔で快適な空間であることも大切です。安全性への配慮が行き届いているか、十分なスペースが確保されているかといった点にも注目してください。また、個別訓練に適した環境が整備されているかも重要なチェックポイントです。

継続しやすい通所環境のポイント
継続的な通所のしやすさは、リハビリの成果を大きく左右します。駅やバス停からのアクセス、駐車場の有無、予約システムの利便性などを確認しましょう。また、ご自身の生活リズムに合わせて通える時間帯が設定されているか、急な予定変更にも対応可能かといった点も、長期的な継続には重要です。
当施設は松戸駅から徒歩4分、無料駐車場もあり最寄りのバス停まで徒歩30秒程度となっています。
自費リハビリの費用と活用方法
通所と訪問、選べる2つのリハビリスタイル
当施設の来店リハビリ(60分)では、13,200円(税込)/回で、設備の整った環境での集中的なリハビリが可能です。複数の専門機器を効果的に活用でき、セラピストとのマンツーマンで安心して取り組むことができます。
訪問リハビリ(60分)は、13,200円(税込)/回に交通費が加わりますが、自宅という慣れ親しんだ環境でリハビリを受けられます。生活環境に即した具体的なアドバイスを得られ、移動の負担が少ないのが特徴です。
効果的な活用のポイント
まずは無料体験を利用して、施設の雰囲気や専門家との相性を確認することをお勧めします。研究では、継続的なリハビリへの参加が効果を高めることが示されており、(Saadatnia M, et al. 2020)、安心して継続的に通うことが出来そうかをチェックするのがお勧めです。
より大きな改善を目指す生活管理のコツ

毎日の生活に取り入れやすい工夫
研究では、自宅での継続的な運動プログラムが機能改善に効果的であることが示されています(Saadatnia M, et al. 2020)。朝の身支度の際の意識的なストレッチや、テレビを見ながらできる簡単な運動など、日常生活に無理なく組み込める工夫が大切です。
モチベーション維持のポイント
リハビリを継続するためには、個人に合った適切な方法を見つけることが重要です(Collado-Mateo D, et al. 2021)。着替えがしやすくなった、少し遠くまで歩けるようになったなど、小さな変化を感じ取り、喜びにつなげていくことが継続の秘訣です。
家族で取り組む環境づくり
家族の支援と参加は、リハビリの効果を高める重要な要素であることが研究で示されています(Deepradit S, et al. 2023)。目標を共有し、日々の小さな進歩を喜び合える関係性を築くことで、より前向きにリハビリに取り組むことができます。
まとめ:新しい一歩を踏み出すために
脳卒中後の機能改善には、継続的で適切なリハビリテーションが重要です。自費リハビリは、個々の状態や目標に合わせた専門的なアプローチにより、新たな可能性を広げます。当施設の経験豊富なセラピストが、皆様の「より良くなりたい」という思いに寄り添います。
脳卒中からの改善には、適切なリハビリテーションが欠かせません。当施設では、科学的根拠に基づいたアプローチと、一人ひとりの状態に合わせた丁寧なサポートを提供しています。
専門スタッフによる充実したリハビリテーションで、より良い日常生活の実現を目指しませんか。
\ まずは無料相談から /
- お電話でのご相談: 047-363-6737(月~土祝日・受付時間 9:00〜18:00、リハビリ中や訪問中は電話では対応致しかねます。)
- メールでのご相談: 無料相談フォームはこちら
- LINE相談: 公式LINEからの予約・ご相談も承っております ☞こちらからご登録下さい
ご不明な点がございましたら、どの方法でもお気軽にお問い合わせください。あなたに合った最適なリハビリプランをご提案させていただきます。
参考文献
-
Turner-Stokes L, et al. (2018) “A comprehensive person-centered approach to adult spastic paresis: a consensus-based framework.” Eur J Phys Rehabil Med. 54: 605-617.
-
“Neuroplasticity Mechanisms and Prospects for Personalized Rehabilitation Strategies in Patients with Motor and Cognitive Impairments.” (2021) VVMR.
-
Bernhardt J, et al. (2017) “Early rehabilitation after stroke.” Curr Opin Neurol. 30: 48-54.
-
Hubbard IJ, et al. (2009) “Task-specific training: evidence for and translation to clinical practice.” Occup Ther Int. 16: 175-189.
-
Zhang L, et al. (2024) “Effectiveness of kneeling training in improving mobility and balance post-stroke.” BMC Sports Sci Med Rehabil. 16.
-
Ahmad AA, et al. (2024) “Plantar sensory stimulation and its impact on gait and lower limb motor function in individuals with stroke: A systematic review and meta-analysis.” PLoS One. 19: e0315097.
-
Saadatnia M, et al. (2020) “The impact of home-based exercise rehabilitation on functional capacity in patients with acute ischemic stroke.” Home Health Care Manag Pract. 32: 141-147.
-
Collado-Mateo D, et al. (2021) “Key factors associated with adherence to physical exercise in patients with chronic diseases and older adults.” Int J Environ Res Public Health. 18: 2023.
-
Shahid J, et al. (2023) “A comprehensive review of physical therapy interventions for stroke rehabilitation.” Brain Sci. 13: 717.
-
Deepradit S, et al. (2023) “Effectiveness of a family-based program for post-stroke patients and families.” Int J Nurs Sci. 10: 446-455.